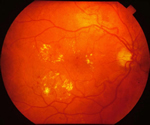
Retina"Hard Exudates" dalam retinopati diabetes
Retina
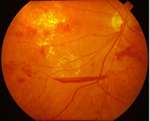
Pendarahan Pre-retinal
Retina - lasered
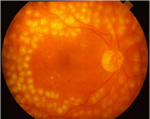
Laser untuk retinopati diabetes
Diabetes atau kencing manis berlaku bila badan kita tidak mengeluarkan cukup insulin atau tidak boleh memproseskannya dengan betul. Insulin ialah hormon yang menolong mengawal kandungan gula dalam darah kita. Kanak-kanak dan orang dewasa boleh mengidap penyakit kencing manis.
Bagaimanakah diabetes boleh melibatkan mata?
Pesakit kencing manis boleh mengidap penyakit katarak dan glaucoma lebih kerap dari orangramai. Masalah retina yang disebabkan oleh kencing manis boleh menyebabkan penglihatan mata merosot. Ini dipanggil retinopathi diabetes. Kebanyakan pesakit akan mengalami keadaan ini selepas 20 tahun.Diabetes meninggalkan kesan ke atas saluran darah dalam retina. Tahap awal dipanggil nonproliferative diabetic retinopathy atau retinopati tanpa proliferasi.
Dalam peringkat ini, saluran darah menjadi lemah dan mudah bocor menyebabkan titik – titik pendarahan. Saluran darah juga menyebabkan retina mudah bengkak dan penglihatan menjadi kabur. Bahagian retina juga akan menunjukkan tanda-tanda “cotton wool spot” dan “hard exudates”.
Tahap yang paling teruk dipanggil retinopathi proliferatif. Dalam keadaan ini, kekurangan oksigen dalam bahagian retina menyebabkan retina menjadi “ischemic”. Ini menyebabkan saluran darah yang baru tetapi kurang matang tumbuh di atas permukaan retina. Ini dipanggil “neovascularization”. Saluran darah ini senang pecah dan mudah berdarah. Ini menyebabkan pendarahan bahagian belakang mata dan penglihatan yang kabur.
Kalau keadaan ini tidak diubati, parut juga akan terhasil di dalam mata menyebabkan urat saraf lekang dari lapisan dalam mata dan glaucoma.
Apakah simptom retinopati diabetes?
Ini bergantung kepada tahap retinopati diabetes.
Antara simptom termasuk:
- Kekaburan mata
- “Floaters” dan “flashes”
- Tiba-tiba kehilangan penglihatan
Bagaimanakah retinopati diabetes dikesan dan diagnosa dilakukan?
Pesakit kencing manis perlu pemeriksaan rutin supaya apa-apa masalah dikesan dan dirawati dengan awal. Pesakit perlu diperiksa oleh pakar mata. Doktor pakar mata perlu mengembang anak mata anda untuk melakukan pemeriksaan yang teliti.
Apakah rawatan untuk retinopati diabetes?
Ini bergantung kepada tahap penyakit dan masalah yang perlu perhatian. Siasatan yang lebih lanjut seperti : fluorescein angiography, pengambaran retina and ultrasound mata.Rawatan yang awal untuk retinopati proliferatif memerlukan sejenis laser yang dipanggil panretinal photocoagulation. Dalam procedur ini, laser digunakan untuk menolong mengurangkan keperluan oksigen dari bahagian retina. Ini membolehkan saluran darah yang mudah pecah mengecut dan hilang.
Untuk tahap yang lebih teruk, pendarahan dalam mata atau kelekangan retina memerlukan penbedahan vitrectomy. Dalam procedur ini, darah dan vitreous dikeluarkan dan diganti dengan saline. Pada masa yang sama, parut atau tisu yang menarik permukaan retina dikeluarkan juga.
Kalau parut tidak dirawat, ini boleh menyebabkan lubang dalam retina dan kelekangan retina. Lubang ini boleh ditampal dengan laser. Kelekangan retina memerlukan pembedahan. Penglihatan selepas pembedahan bergantung kepada tahap penyakit anda.
Boleh retinopati diabetes dielakkan?
Pesakit yang boleh mengawal kandungan glukosa dalam darah, masalah yang mungkin dialami oleh mata mereka juga berkurangan jikalau dibandingkan dengan pesakilt yang tidak boleh mengawal kandungan glukosa. Pemakanan yang sihat dan senaman seharian juga akan membantu.Pesakit kencing manis juga perlu pemeriksaan rutin dengan pakar mata. Masalah mata yang dirawat pada tahap yang awal biasanya lebih senang dirawat.
http://pakarmata.com/malay_diabetic_retinopathy.html